概要
大腸の粘膜の表面が盛り上がった腫れているものを大腸ポリープといいます。
大腸ポリープは、大きく腫瘍性ポリープと非腫瘍性ポリープに分けられます。さらに非腫瘍性のポリープは過形成性、過誤腫性、炎症性ポリープに分類されます。一方、腫瘍性のポリープも大腸ポリープの8割以上を占めるといわれる腺腫とがんに分けられます。
大腸がんが発生する過程としては、最初からがんとして発生する場合と、良性であった腺腫が数年かけて徐々に大きくなり悪性化して大腸がんになる場合があります。なお、大腸がんの原因になるものの中には、盛り上がっている病変だけでなく、陥没した腺腫や陥凹型のがんもあります。
一般的に、腺腫である腫瘍性ポリープが時間をかけて少しずつ大きくなり、大腸がんに移行していくことが、大腸がんの発症過程の約9割を占めるといわれています。
また、過形成ポリープ中でも、大きさが10mmを超えるものについては大腸がんにつながる可能性が高いポリープと考えられています。
このようなことから、定期的に大腸内視鏡検査を行い、早期に大腸内視鏡を行うことで大腸ポリープを発見し切除することが大腸がんを予防する上で非常に重要と考えられています。
なお、大腸がん発症のリスク要因としては、年齢が50歳以上であること、肥満、飲酒、喫煙などが挙げられます。またご家族の中にがんの既往がある方がいる場合も大腸がんのリスクが高まります。
大腸がんの予防、早期発見を行う上でも定期的に大腸内視鏡検査を行うことが重要であると考えられます。
主な症状
初期の大腸ポリープはほとんどの場合、自覚できる症状はないと言われています。とくに小さいポリープの場合は無症状であることがほとんどです。
一方、自覚症状を感じる場合としては、肛門の近くにポリープができたりポリープが大きくなることで、血液のまじった便が出たり、粘液のようなものが付着した便が出たりすることがあります。さらに、おなかの張りや腹痛や下痢が見られることもあります。
検査と診断

大腸ポリープの検査は、便潜血検査と大腸内視鏡検査で行われます。
便潜血検査は、大便に含まれる微量の血液を調べる検査で、自覚症状のないポリープを見つけることに効果的です。もし血液が検出され陽性と判断された場合は大腸内視鏡検査を行います。便潜血検査は腺腫などのポリープを高率で見つけることができる非常に効率的な検査です。
大腸内視鏡検査(大腸カメラ)便潜血検査で陽性となった場合や、これまでポリープを発症したことがある場合、ご家族に大腸ポリープを既往されている方がいる場合などに大腸内視鏡検査が行われます。
大腸内視鏡検査では、肛門からカメラのついた管を入れることで、モニターを通じて大腸の粘膜を直接詳細に確認することができます。ポリープの大きさ、色や表面の構造などを正確に把握できることが大きなメリットです。さらにがんが疑われる場合は、組織を採取し、その組織を顕微鏡で観察(生検)を行うこともあります。
主な治療
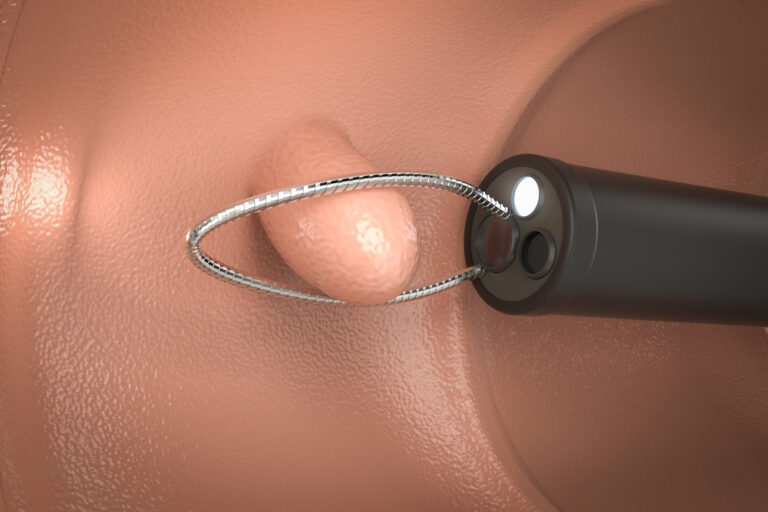
腫瘍性の場合である程度の大きさがあるときには基本的には肛門から内視鏡を入れてポリープを切り取ります。
内視鏡による切除では、高周波電流を流して腫瘍を焼き切るポリペクトミー、隆起していない腫瘍の下にある粘膜の下に液体を注入し盛り上がった腫瘍にスネアをかけ、高周波電流で切除するEMR(内視鏡的粘膜切除術)、同じく液体を挿入し腫瘍を盛り上げてから、腫瘍を周囲の細胞ごと内視鏡の先端についた電気メスで焼き切り、粘膜下層から取り除くESD(内視鏡的粘膜下層剥離術)があります(ESDは一般的に短期的な入院が必要です)。
大腸ポリープでは早期の発見、切除が大変重要です。40歳以上では必要に応じて定期的に大腸内視鏡検査を実施することが勧められます。








